La ONG Médicos sin Fronteras (MSF), que comenzó a colaborar con las residencias de ancianos en España el 19 de marzo en el marco de la crisis sanitaria del coronavirus, ha publicado un demoledor informe sobre la situación que ha encontrado en los 500 centros en los que ha intervenido: inexistencia de planes de contingencia, negación de derivación de residentes a centros hospitalarios, aislamientos que podrían haberse evitado, carencia de cuidados paliativos y falta de atención psicosocial.
La organización denuncia el desamparo en el que se han encontrado tanto los internos como sus familiares y los trabajadores de los geriátricos, durante la mayor epidemia que ha sufrido el país en las últimas décadas, que ha dejado unas cifras alarmantes.
Según el único dato que hizo público el Ministerio de Sanidad, entre el 6 de abril y el 20 de junio se estima que 27.359 personas mayores murieron en estos centros. Del total, 9.003 casos (el 32,9 %) tuvieron una prueba positiva de covid-19, mientras que 9.830 (el 35,9 %) tuvo sintomatología compatible con el virus, aunque no se llegó a confirmar con ningún test. El resto de las muertes (el 31,2 %) se atribuyen a otras causas, es decir, casos relacionados con otras patologías que no fueron atendidos por falta de cuidado asistencial, de traslado al hospital o por la disrupción de las pautas en la administración de la medicación.
Estas cifras arrojan que el 69 % del total de fallecidos con covid-19 en toda España fueron internos en estas instalaciones, unos centros geriátricos que durante ese periodo perdieron al menos al 7 % de todos sus residentes en todo el país.
"Si sabíamos que este virus es muy contagioso y se ceba en las personas mayores, ¿por qué hemos tardado tanto en protegerlas? ¿Qué ha fallado? ¿Qué podemos hacer para que no se repita?", se preguntan en el documento, titulado 'Poco, tarde y mal: el inaceptable desamparo de los mayores en las residencias durante la Covid-19 en España'.
Falta de anticipación
MSF critica la falta de planes de contingencia para afrontar la crisis sanitaria; así como la falta de entendimiento entre distintas Administraciones gobernadas por diferentes colores políticos; además de la complejidad de los modelos de residencias, que incluyen centros de gestión pública, concertada, privada, fundaciones y órdenes religiosas, que favoreció los cuellos de botella y el retraso en la toma de decisiones.
Cuarentena y distancia
Ante la falta inicial de medios de todo tipo el cierre de las visitas a los centros de mayores fue fundamental. Para ello se debía aislar a las personas contagiadas, poner en cuarentena a las sospechosas y decidir qué hacer con quienes no estaban afectadas. En este ámbito la ONG destaca la inadecuación de las instalaciones y la alta ocupación de las residencias como obstáculos para conseguir unos protocolos internos efectivos.
La mayoría de las residencias estaban casi al 100 % de su capacidad al comienzo de la crisis, lo que generó muchas dificultades en la zonificación. Así lo relata en el documento Andrés, jefe de Bomberos, quien dirigió labores de desinfección y apoyo a la zonificación en colaboración con MSF. "Preferían muchas veces que los mayores, mientras no hubiese resultados fiables de las pruebas, quedasen encerrados en sus habitaciones, en lugar de reagruparlos en zonas, por miedo a perder el control y que todo el edificio se viese así contaminado. El resultado era espantoso: una sucesión de puertas cerradas, en ocasiones con llave, y personas golpeando y suplicando por salir. Un horror", cuenta.
Falta de formación para la utilización de los medios de protección
Tras la falta de suministros de equipos de protección individual (EPI) durante los meses de marzo y abril, los abastecimientos llegaron poco a poco pero sin ir acompañados por actividades de formación. Según recoge el informe, en la maniobra de ponerse y quitarse las batas, los buzos, los guantes, las pantallas y las mascarillas es donde se asume el mayor riesgo de contaminación, y se convierte en un vector de contagio entre personal y residentes.
Esta falta de formación también es extensible al personal sanitario de atención primaria que asistía a las residencias. Así lo corrobora Luis, un médico de primaria que apoyó una de las residencias visitadas por Médicos Sin Fronteras: "Nos hemos dejado llevar por el coraje y por las ganas de ayudar sin estar preparados (...) Ahora bien, no me cabe duda de que hemos jugado un papel activo en la transmisión del virus".
Déficit de asistencia médica
Se denuncia que el número de personal de baja aumentó de manera abrupta sin que hubiera una estrategia alternativa de contratación, por lo que el personal restante tenía que asumir tareas para las que no estaban preparados y una carga de trabajo desbordante, hasta llegar a tener falta de recursos humanos para asegurar las tomas regulares y las prescripciones de medicamentos de los residentes.
Estas carencias dificultaron también "la humanización de los confinamientos de los residentes", así como la calidad de los cuidados y de rutinas de movilidad y de sociabilidad y, "en definitiva, la dignidad", dice el informe.
"¿Negligencia u omisión del deber de socorro?"
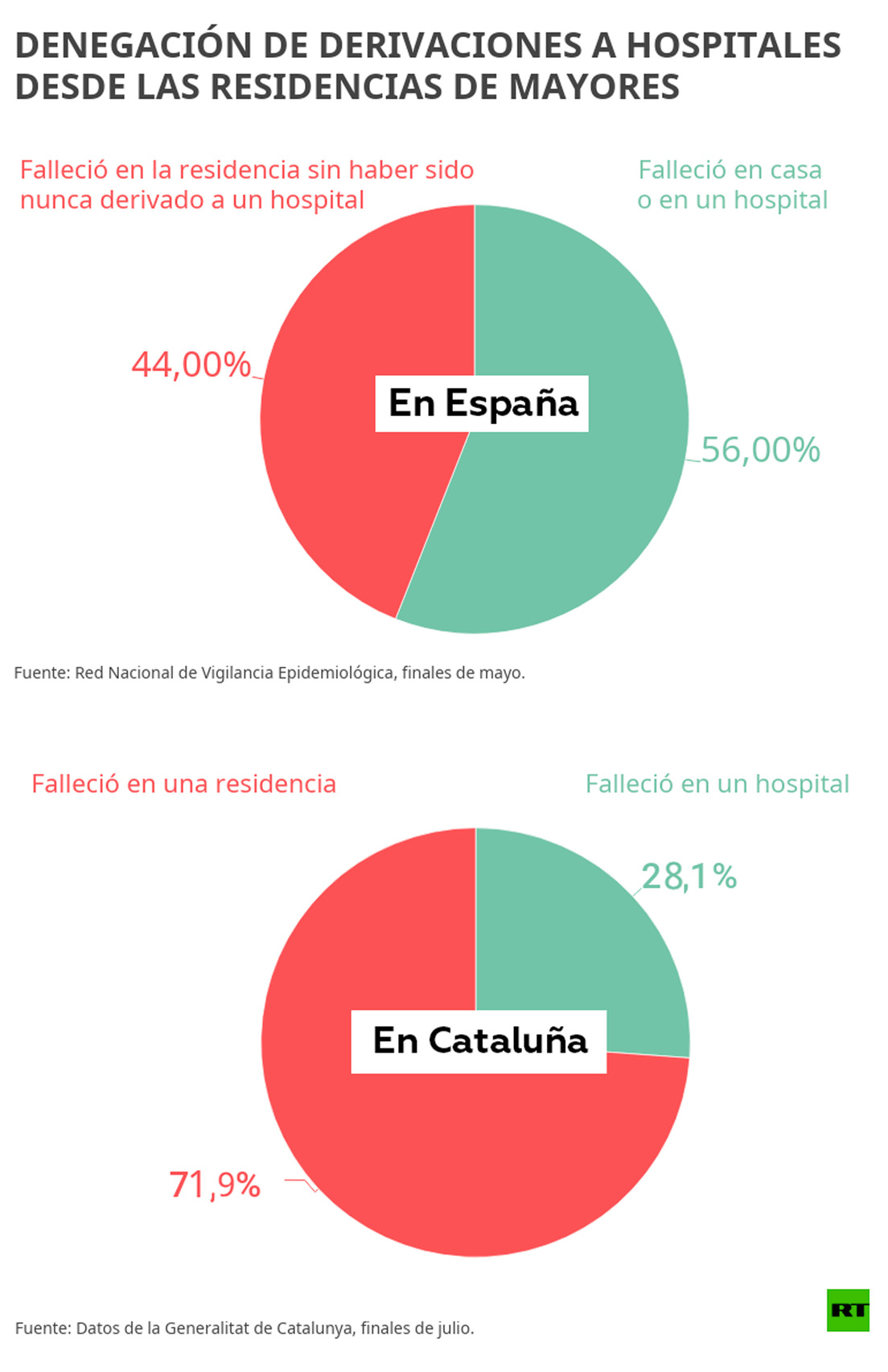
Entre finales de marzo y principios de abril, un número indeterminado de residentes vieron denegada la solicitud de acceder a los servicios de urgencias e ingresos hospitalarios, en diferente número según la región y la evolución de la epidemia, sin ofrecerles una alternativa viable adecuada, sostiene la organización. Por lo que las residencias se vieron obligadas a mantener alojados a pacientes positivos con pronóstico muy grave.
Según recoge el último informe de la Red Nacional de Vigilancia Epidemiológica, un 44 % de las personas mayores que se contagiaron en las residencias nunca fueron derivadas a un hospital y fallecieron en sus centros. MSF denuncia que la atención de estos enfermos quedó al cuidado de personal de las residencias que "no tenían ni la responsabilidad ni los medios ni los conocimientos para atender sus necesidades médicas".
Un enfermero de estas residencias cuenta: "Se intentó derivar a dos residentes para los que ya no teníamos medios, pero desde el hospital nos confirmaron que no los admitirían (...) Los dos pacientes se murieron aquí en el plazo de dos días y, francamente, no tenía por qué haber sido así. Los dos eran recuperables".
En el informe se destaca que en todas las residencias visitadas (500) no se garantizaba el acceso hospitalario ni ninguna alternativa, "ni el consentimiento informado del paciente sobre las prácticas que debían realizársele, ni el respeto a su autonomía y dignidad, ni sus últimas voluntades, ni la despedida de sus familias". Así, recoge también que muchos de los internos murieron en soledad, deshidratados, en agonía y sin cuidados paliativos.
Aislamiento innecesario
MSF realiza una de las mayores criticas al confinamiento indiscriminado y a la falta de atención psicosocial que sufrieron los internos de estos recintos. De esta manera, relatan que constataron que en la mayoría de los casos se mantuvo a todos los ancianos aislados en sus habitaciones sin poder acceder a zonas comunes, ni siquiera al pasillo. En muchos casos con las puertas cerradas con llave para contener a las "personas más díscolas", que pasaron así semanas, reportándose casos de personas que manifestaron deseos de morir y dejaron de comer y de tomar su medicación.
Además, se critica la falta de protocolos para los cuidados paliativos de los pacientes en los últimos momentos de sus vidas y la prohibición de las visitas de los familiares para despedirse de sus allegados que hicieron que casi 30.000 personas fallecieran solas sin poder despedirse de los suyos.
El principal objetivo del informe es que en una más que probable segunda ola no se cometan los mismos errores después de la experiencia acumulada. Para ello apuntan diferentes medidas que todavía no están en funcionamiento de forma generalizada: contar con planes de contingencia; dotación de recursos financieros, humanos y materiales; coordinación con los servicios asistenciales y de salud; y formación y abastecimiento del personal en el uso de EPI.